来源公众号:ExpCon医学科普
糖尿病是一种葡萄糖不能正常从细胞外的血液转移到细胞中的疾病。可以分为两种类型,即1型糖尿病和2型糖尿病,它们之间的主要区别在于疾病发病的机制。
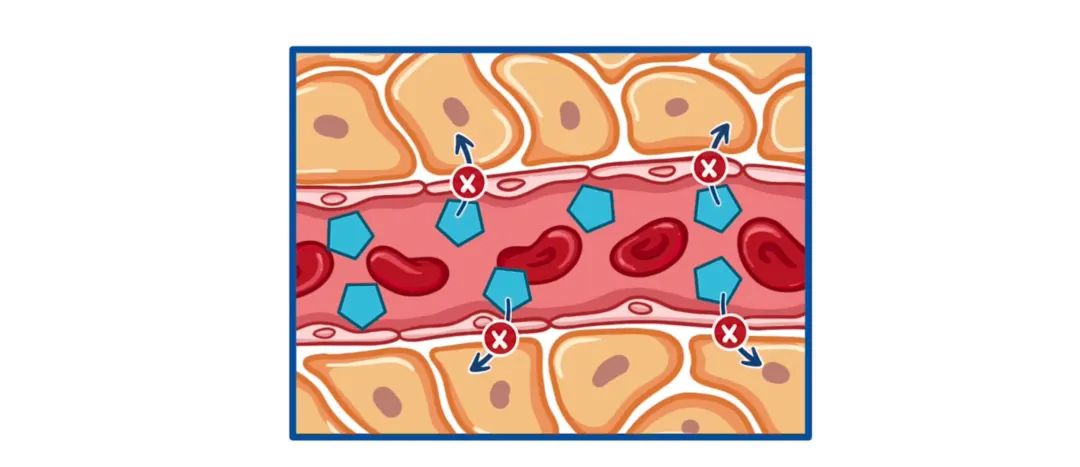
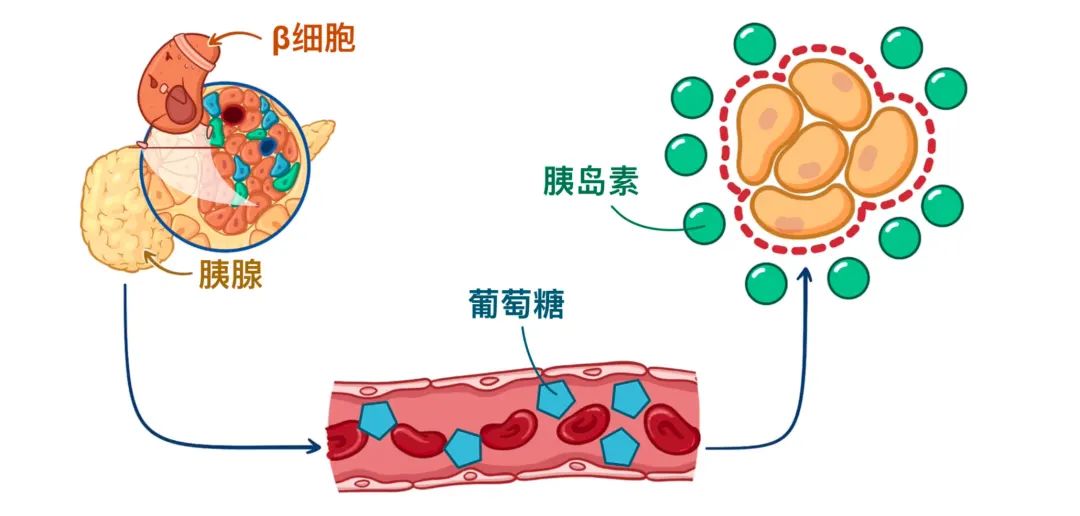
2型糖尿病最常见于肥胖患者,当周围组织对胰岛素产生抵抗,也称为胰岛素抵抗。由于人体组织对正常胰岛素水平的反应不佳,胰腺中的β细胞会增加胰岛素的分泌。为了对周围组织产生相同的效果,进而将葡萄糖从血液中转移到组织细胞中。
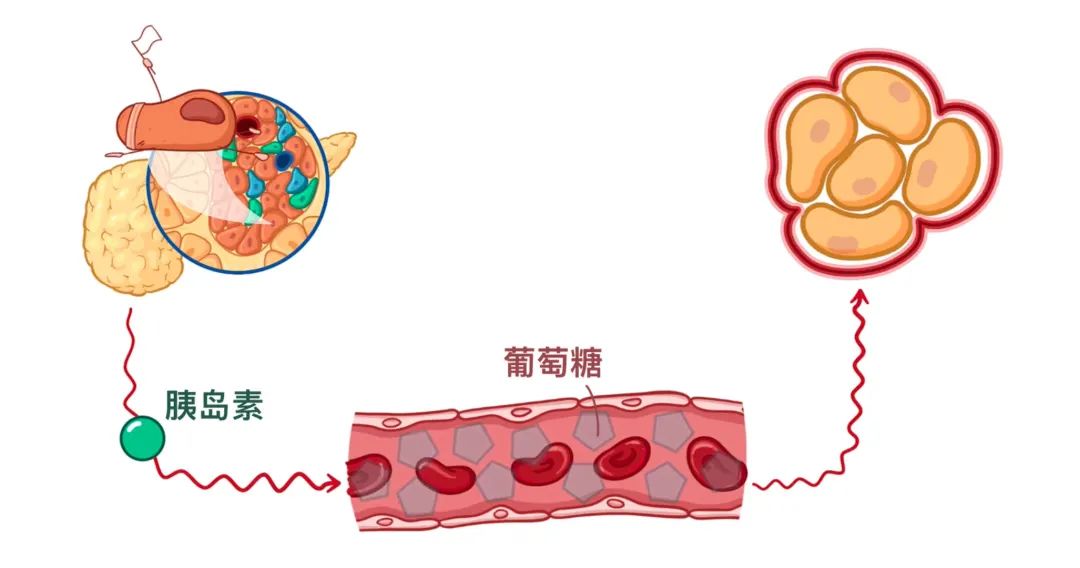
随着时间的推移,β细胞功能失调,无法分泌足量的胰岛素,最终导致胰岛素分泌受损和高血糖水平。
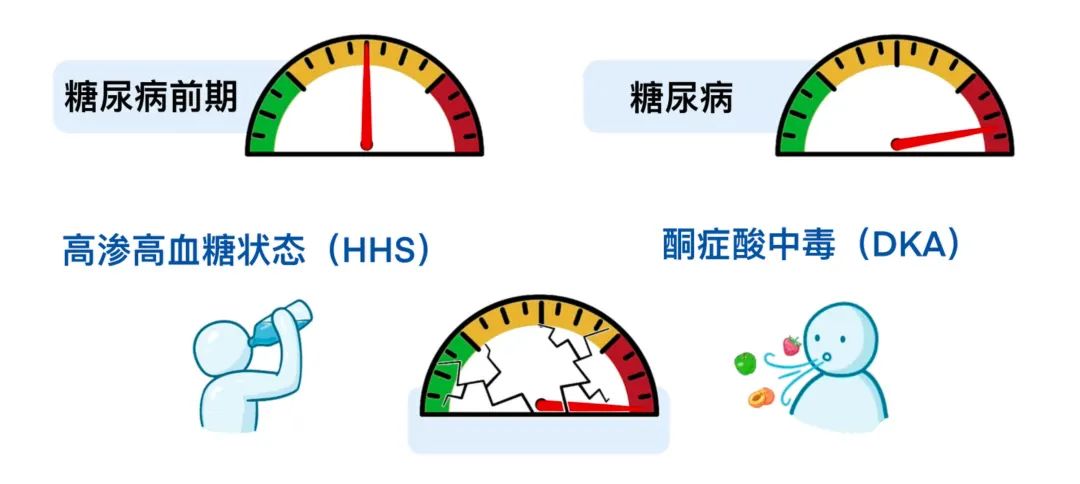
这可能导致临床症状各异,可能会出现糖尿病前期、糖尿病甚至会出现严重危及生命等一系列情况,如高渗高血糖状态(HHS)和糖尿病酮症酸中毒(DKA)。
现在,如果你怀疑患者存在2型糖尿病,你应该首先对患者进行基础生命评估,以确定您的患者情况是否稳定。如果患者情况不稳定,需要保持气道通畅以及呼吸和循环稳定,甚至可能需要对患者进行插管。接下来,建立静脉通路,如果您的患者血压低,开始静脉补液进行扩容。最后,对患者进行连续的生命体征监测,包括脉搏血氧仪、血压和心率。

接下来,你需要知道的是不稳定的2型糖尿病患者是否患有高渗高血糖状态(HHS)或者糖尿病酮症酸中毒(DKA)这两个并发症。
这需要获取患者的重点病史和进行体格检查、实验室抽血化验检查,如随机血糖、血清渗透压、基本代谢率(BMP)、尿液分析、糖化血红蛋白A1c( 根据美国糖尿病协会(ADA)的推荐, A1c水平超过6.5%,可考虑诊断为糖尿病; A1c水平在5.7-6.4%之间,可诊断糖尿病前期;A1c水平低于5.6% 为正常。)以及动脉血气(ABG)。
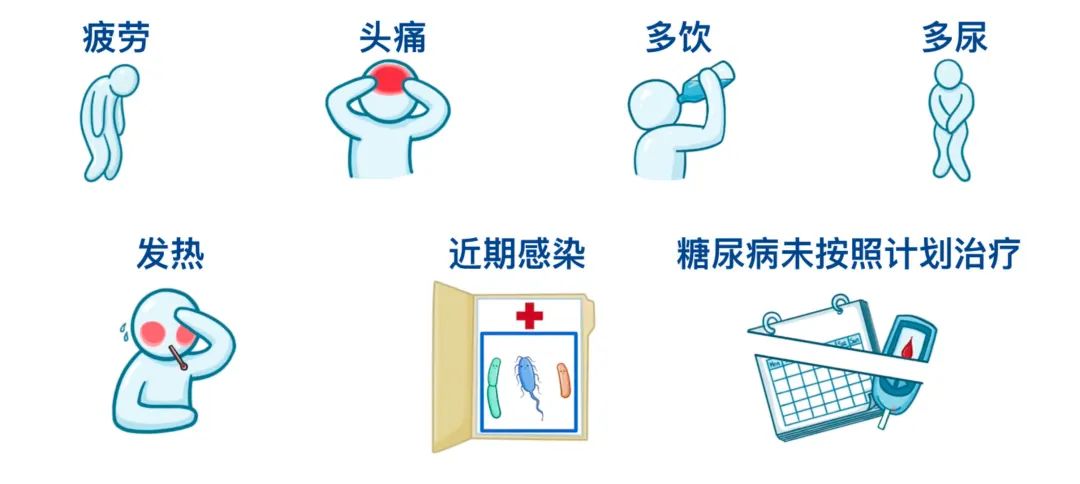
患者可能处于昏迷或意识丧失无法说话的状态,请务必仔细审阅病历并与相关人员交谈以获得准确的病史,一些患者可能有已知的糖尿病史。患者的病史可能提示最近有疲劳和头痛,以及多饮和多尿等情况。此外,他们可能有诱发疾病的其他症状,如发热,或有近期感染、近期糖尿病未按照计划治疗的情况。
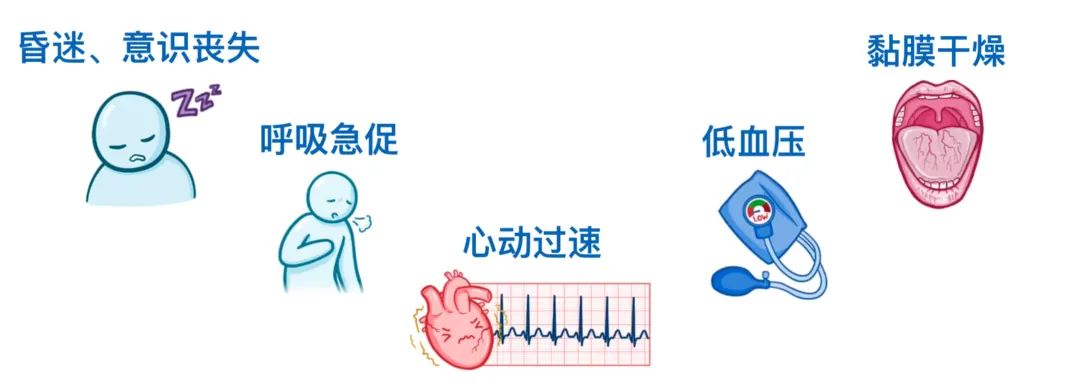
另一方面,体格检查可以发现患者存在昏迷、意识丧失、伴有呼吸急促、心动过速或低血压以及粘膜干燥的临床表现。
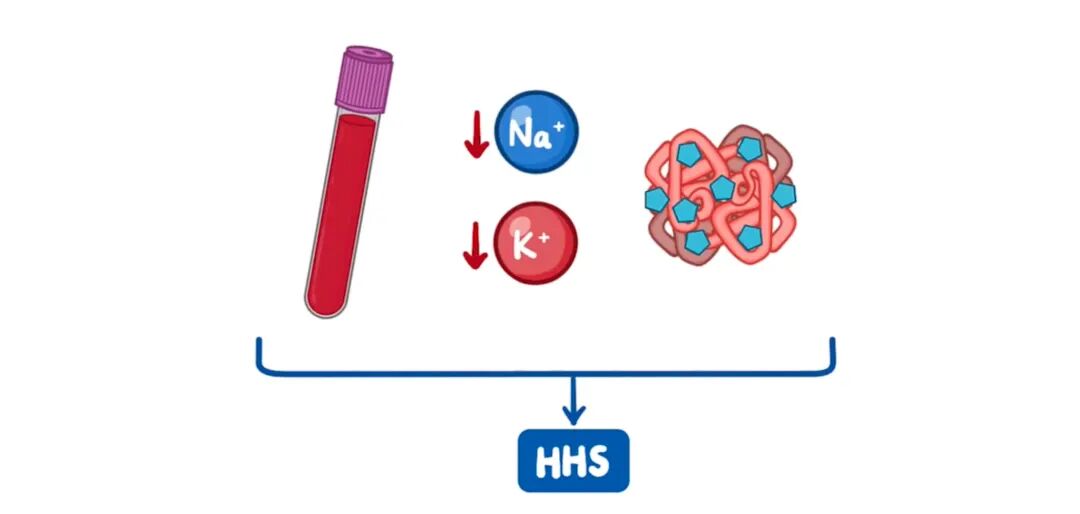
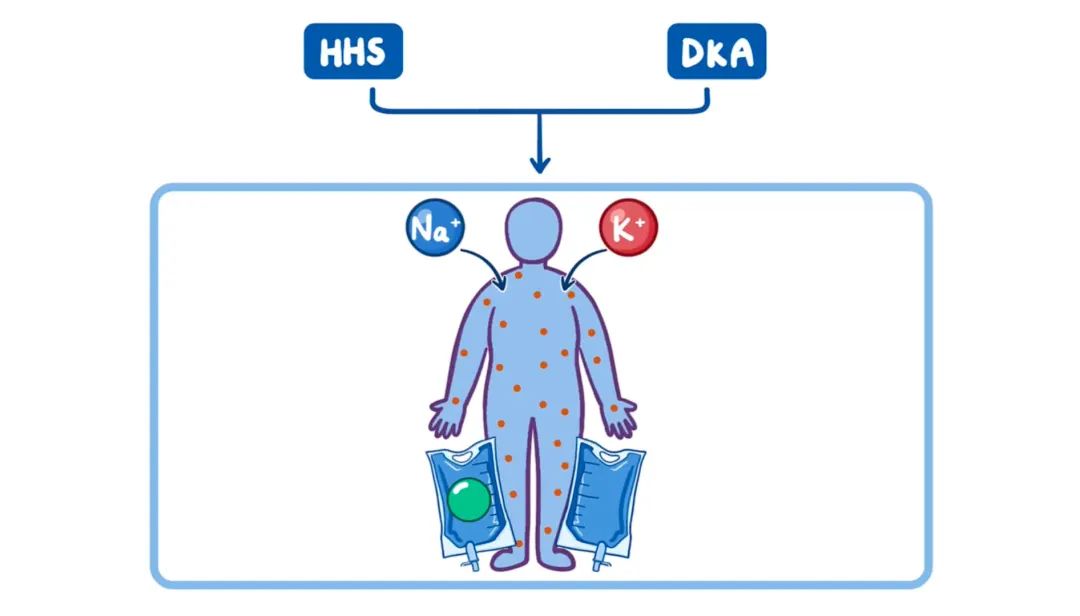
接下来,如果患者处于高渗高血糖状态(HHS)时,实验室结果通常显示随机血糖显著升高,通常超过每分升600毫克(33mmol/L),以及血清渗透压升高,通常大于320mmol/L。另一方面,BMP可能显示电解质异常,可能会出现低钠血症和低钾血症,以及尿素氮和肌酐升高。最后,糖化血红蛋白A1c会升高。
另外,糖尿病酮症酸中毒(DKA)时,实验室结果通常显示随机血糖显著升高,但通常低于高渗高血糖状态(HHS)时的随机血糖。血糖超过250mg/DL(13.9mmol/L),血清渗透压正常。
BMP可能显示电解质异常,也可以出现低钠血症和低钾血症,以及尿素氮和肌酐升高。尿液分析可能显示尿液中含有少量酮体。糖化血红蛋白A1c会升高,动脉血气可能显示阴离子间隙升高及代谢性酸中毒。
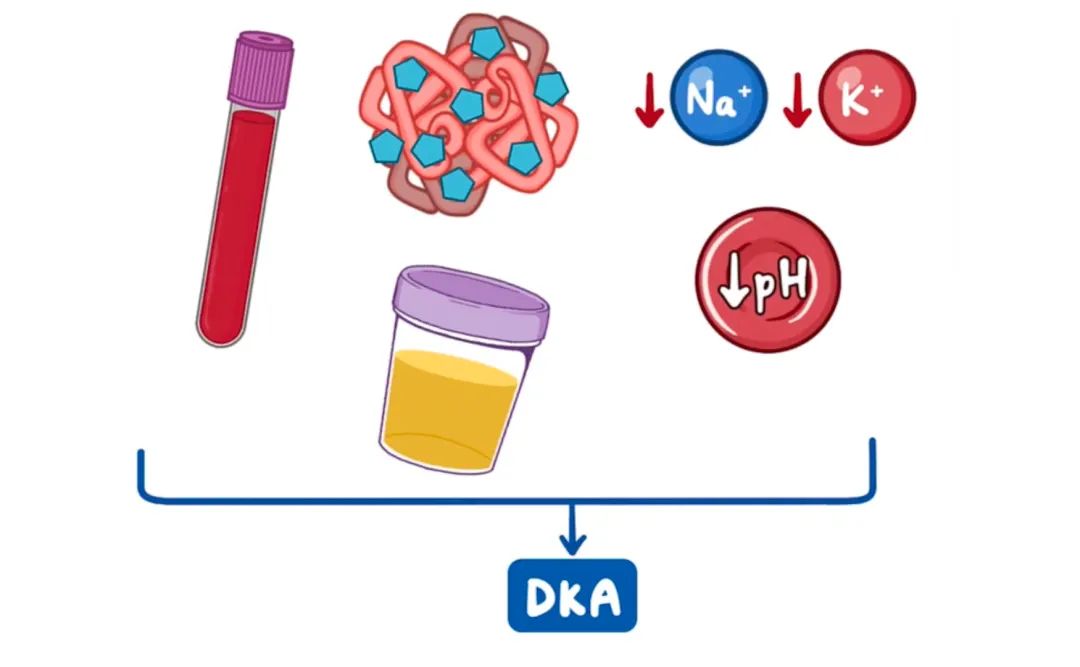
如果患者有上述这些症状,可以诊断HHS或DKA。治疗措施包括静脉补液以纠正脱水和高渗透压,以及补充电解质。此外,如果必要,可以开始静脉胰岛素滴注,同时不要忘记治疗任何潜在疾病或诱发疾病!
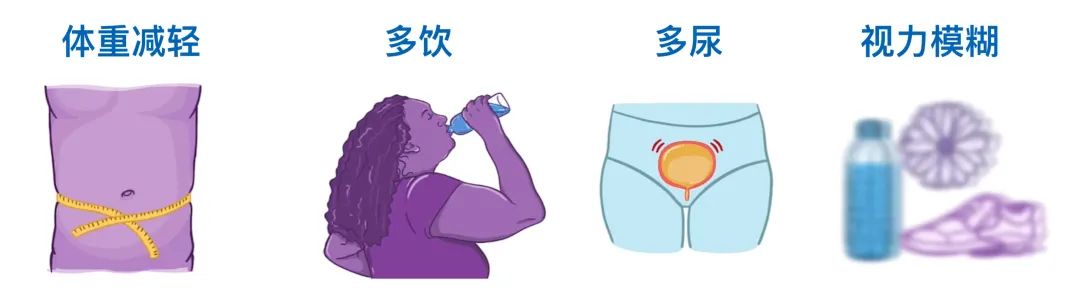
现在我们已经处理了情况不稳定的患者,让我们回到基础生命评估并讨论稳定的患者。如果患者情况稳定,首先要获取重点病史和体格检查。病史通常包含下列症状:体重减轻、多饮、多尿和视力模糊等症状。
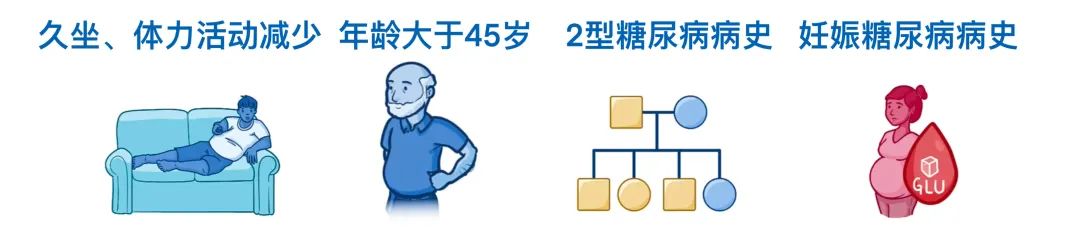
此外,患者可能存在疾病风险因素,如久坐、体力活动减少、年龄大于45岁、2型糖尿病家族史或妊娠糖尿病史。
部分患者可能唯一症状是四肢麻木或刺痛,表明周围神经病变。
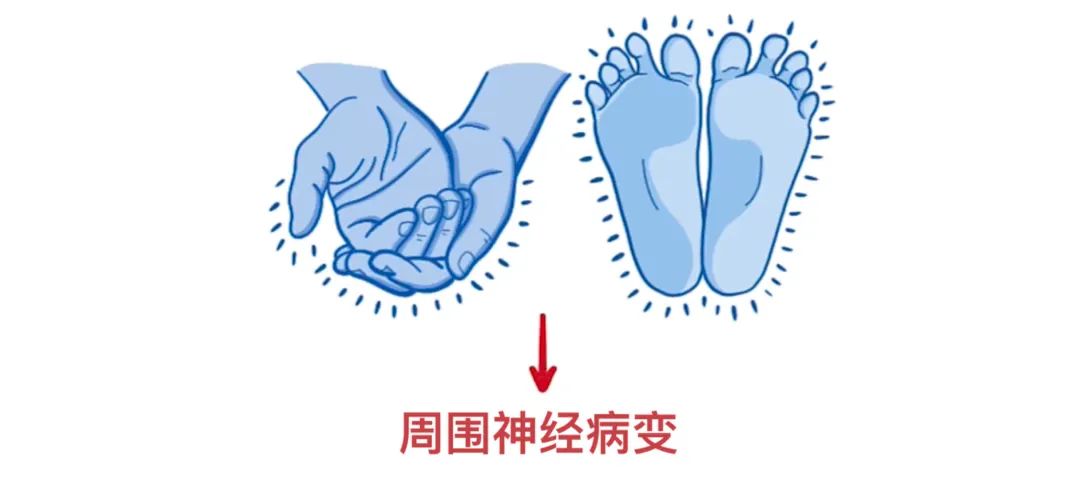
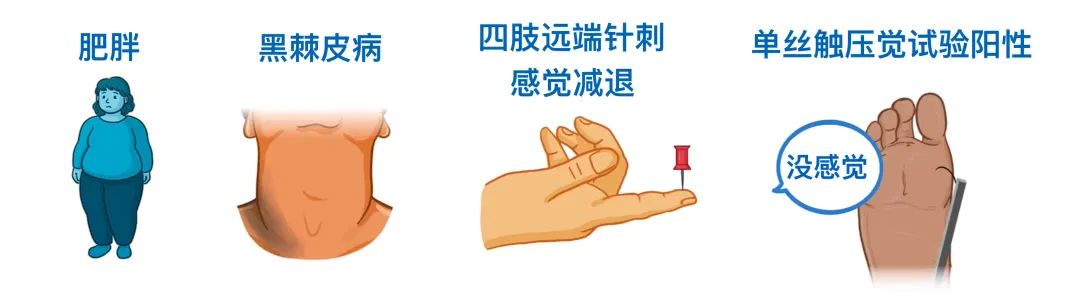
体格检查通常显示患者存在肥胖、黑棘皮病和四肢远端的针刺感觉减退。此外,若使用细丝压在脚底,患者可能出现感觉减退,这被称为单丝触压觉测试阳性。
此时,你应该怀疑患者存在2型糖尿病,并进行实验室检查,如糖化血红蛋白A1c、随机血糖、空腹血糖,有时需要用口服葡萄糖耐量试验进行检查,简称OGTT。
现在让我们看看实验室结果,以确定诊断。如果糖化血红蛋白A1c低于5.7%,空腹血糖低于100mg/dl,随机血糖低于200mg/dl,以及2小时OGTT后的血糖低于140mg/dl,那么应该考虑其他诊断。
另一方面,如果糖化血红蛋白A1c在5.7%到6.5%之间,空腹血糖在100mg/dl到126mg/dl之间,随机血糖低于200mg/dl,或者2小时OGTT后的血糖在140到199mg/dl之间,那么患者就有糖尿病前期。
在这种情况下,鼓励患者进行生活方式的改变,如健康饮食和体力活动,以降低发展为2型糖尿病的风险。然而,如果患者有很高的2型糖尿病风险,考虑添加口服降糖药,如二甲双胍。还应该每年重复进行糖尿病筛查测试。
最后,如果糖化血红蛋白A1c等于或大于6.5%,空腹血糖为126mg/dl(7mmol/L)或更高,患者的随机血糖等于或者高于200mg/dL(11.1mmol/L),或者2小时OGTT后的血糖为200mg/dl(11.1mmol/L)或更高,你可以诊断出患者存在糖尿病。
一旦做出诊断,就要进行实验室检查,如谷氨酸脱羧酶或GAD65抗体,胰岛细胞或ICA2抗体,以及C肽水平。
你可以评估实验室结果以确定糖尿病的类型。
如果GAD65或ICA抗体呈阳性且C肽水平低,则患者患有1型糖尿病。另一方面,如果GAD65和ICA2抗体呈阴性且C肽水平正常,则患者患有2型糖尿病。

好的,现在你已经诊断出患者存在2型糖尿病了,可以评估患者的糖化血红蛋白A1c水平。
如果糖化血红蛋白A1c在6.5%到10%之间,可以开始二甲双胍治疗,并鼓励生活方式的改变,如定期体力活动和低碳水化合物和低饱和脂肪的饮食。
此外,每3个月安排随访检查糖化血红蛋白A1c;每年进行糖尿病视网膜病变和神经病变筛查,包括视网膜和足部检查;以及每年进行肾病筛查,包括血清eGFR和尿微量白蛋白测试。
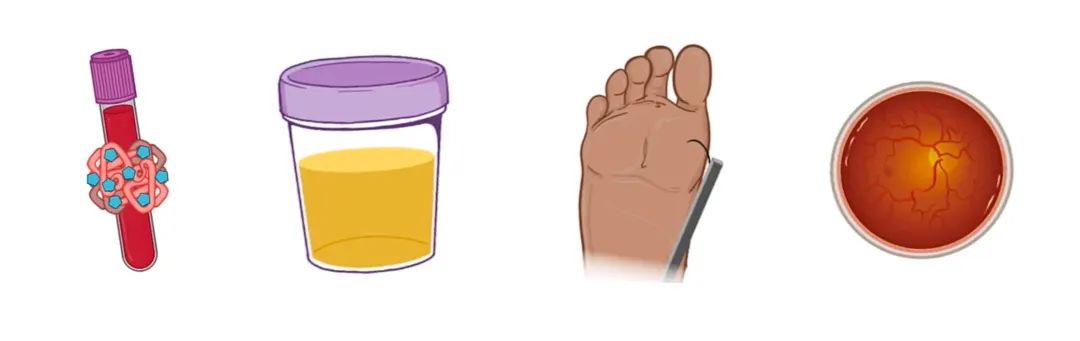
接下来,在治疗三个月后通过检查糖化血红蛋白A1c水平来评估患者的治疗效果。如果糖化血红蛋白A1c低于7%,则治疗效果有效,继续当前的治疗。
然而,在治疗效果较差的情况下,糖化血红蛋白A1c会等于或大于7%,考虑转换或添加胰高血糖素样肽-1受体激动剂,简称GLP1 RA,或添加钠-葡萄糖共转运蛋白-2抑制剂,简称SGLT-2i,因为糖尿病患者患心血管疾病、心力衰竭或慢性肾病的风险会增加。
现在我们已经处理了糖化血红蛋白A1c在6.5%到10%之间的患者,让我们看看糖化血红蛋白A1c等于或大于10%的个体。在这些患者中,开始使用每天24小时剂量的基础胰岛素治疗,并添加GLP1 RA。如果需要,还可以在餐前添加短效胰岛素。
接下来,鼓励生活方式的改变,让患者每3个月进行一次随访检查糖化血红蛋白A1c、BMP和CBC。
每年进行糖尿病视网膜病变、神经病变和肾病筛查。最后根据他们患心血管疾病、心力衰竭或慢性肾病的风险,也要考虑是否添加SGLT-2i这类药物。
来源网址:临床科学——二型糖尿病



 扫码安装网站APP(Android版)
扫码安装网站APP(Android版)



近期评论